
CI THERAPY, TERAPIA DE INDUCCIÓN DEL MOVIMIENTO POR RESTRICCIÓN: EVIDENCIA CIENTÍFICA Y CLÍNICA EN NEUROREHABILITACIÓN. PARTE 2.
4. MODELO TEÓRICO DE BASE: DESARROLLO DE LA TEORÍA DEL APRENDIZAJE DEL NO USO.
A menudo, después de un daño en el sistema nervioso central, por ejemplo, después de un ictus, que es la causa con más incidencia y prevalencia dentro de las enfermedades neurológicas, los pacientes presentan un brazo más débil que el otro. Durante el periodo inicial después del daño en el sistema nervioso, el paciente puede intentar usar el brazo más débil, pero el resultado es frustrante y no exitoso, y lleva rápidamente a la persona a dejar de intentarlo. En la fase aguda después de un ictus se presentan dos problemas principales que afectan a la movilidad del brazo y la participación de este en tareas cotidianas: el problema de la debilidad muscular (ser capaz de producir la suficiente fuerza muscular para vencer la gravedad o el peso de los objetos que se desean mover), y el problema del control motor (ser capaz de coordinar los movimientos de las distintas articulaciones para conseguir realizar un movimiento determinado). Ambos problemas suelen coexistir, aunque en la mayoría de los estudios parece que la debilidad, en fase aguda, es el problema principal que influye en que el paciente no pueda implicar el brazo en sus actividades del día a día.
Todo lo anterior lleva al desarrollo de un proceso de compensación, donde el paciente se adapta de forma exitosa a través de uso exclusivo, o casi exclusivo, de su brazo “sano” o menos afecto, durante la realización de las tareas cotidianas, como beber de un vaso, vestirse y asearse, o alcanzar cualquier objeto. Este uso habitual y predominante del brazo menos afecto enmascara la recuperación del brazo más afecto, de forma que incluso pacientes que en una fase posterior tendrían el potencial de incorporar el brazo más afecto en tareas diarias, han aprendido ya a no utilizarlo a través de sus primeras experiencias sin éxito.
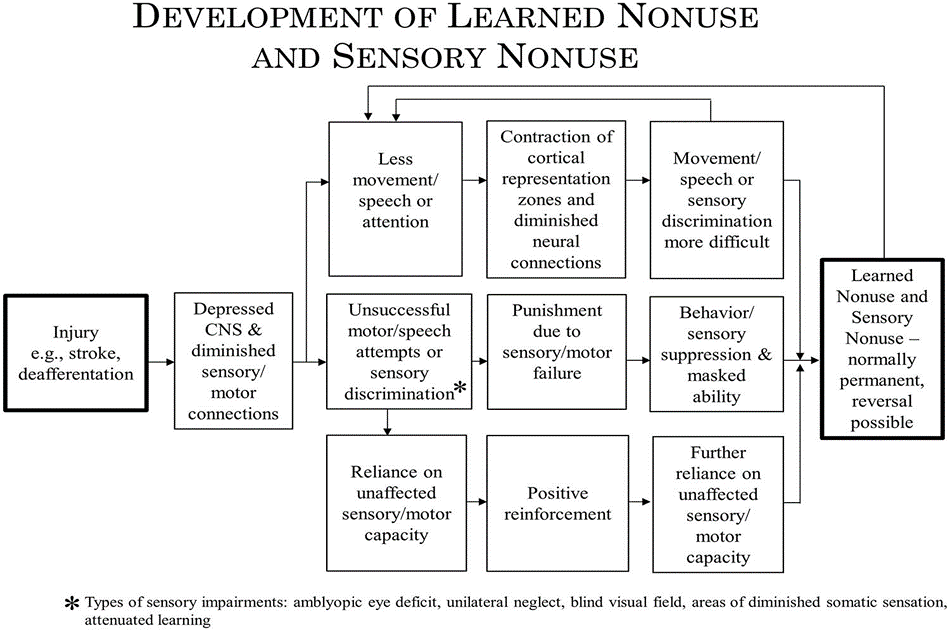
Este gráfico está sacado del artículo titulado “Implications of CI therapy for visual deficit training” y publicado en 2014 en la revista “Frontiers in integrative Neuroscience” y disponible a texto completo en el siguiente enlace: https://www.frontiersin.org/articles/10.3389/fnint.2014.00078/full
Como podemos leer en el mismo, la disminución del movimiento de una extremidad provoca una alteración de la representación cortical y de las conexiones neurales que a su vez contribuye a que el movimiento sea más difícil con el paso del tiempo y por lo tanto al desarrollo de un “aprendizaje del no uso”.
Los intentos por mover la extremidad que no son exitosos generan un “castigo” debido al fallo motor, que suponen una supresión de la conducta motora de mover el brazo y por lo tanto un enmascaramiento de las capacidades residuales, llevando al desarrollo de un “aprendizaje del no uso”.
La dependencia en las capacidades no afectadas (o menos afectadas) del otro brazo generan un refuerzo positivo (al conseguir ser exitoso en alcanzar, coger y manipular objetos) que lleva a una mayor dependencia en las capacidades de la extremidad menos afectada y contribuyendo también al desarrollo del “aprendizaje del no uso”.
¿CÓMO PREVENIR O INFLUIR POSITIVAMENTE EN EL APRENDIZAJE DEL NO USO?
El “aprendizaje del no uso” es el término que se usa para describir el fallo para usar un brazo (o una función) de forma espontánea en la vida diaria, incluso cuando se tiene el potencial de ser más funcional.
El establecimiento del aprendizaje del no uso ocurre de forma rápida en condiciones como un ictus, pero también se desarrolla de otra forma, más lenta y progresiva, en otras condiciones neurológicas tales como esclerosis múltiple, lesión medular incompleta, parálisis cerebral infantil, etc.

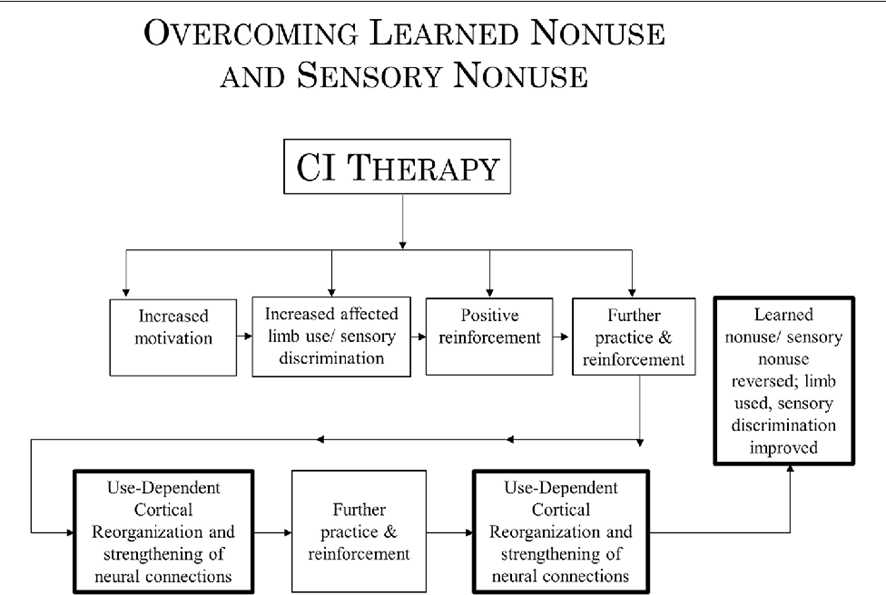
Este gráfico corresponde al mismo artículo citado anteriormente: “Implications of CI therapy for visual deficit training”, y en este caso explica cómo superar el aprendizaje del no uso.
CI Therapy incrementa la motivación del paciente, incrementa el uso del miembro afectado y la discriminación sensitiva, provocando un refuerzo positivo que lleva a más práctica y más refuerzo. Todo lo anterior supone una reorganización cortical dependiente del uso, y un fortalecimiento de las conexiones neurales, que a su vez generan más práctica y refuerzo, influyendo positivamente y revirtiendo el aprendizaje del no uso.
En este punto es importante diferenciar entre las consecuencias visibles e invisibles del aprendizaje del no uso. Las consecuencias visibles hacen referencia al aspecto físico, tales como:
– déficit en la actividad funcional.
– debilidad muscular.
– tensión o “espasticidad”.
– contracturas y limitaciones en el rango activo y pasivo del movimiento.
Pero también tenemos las consecuencias invisibles, los cambios en la representación cortical y en las conexiones neurales que forman los circuitos cerebrales funcionales.
Por ejemplo, después de una lesión en el sistema nervioso central, como un ictus, el área de representación cortical del brazo afectado tiende a “encogerse”, reflejando la falta de uso del brazo más débil, y reforzando el ciclo de aprendizaje del no uso. Esto se puede consultar en el artículo titulado “Treatment-Induced Cortical Reorganization After Stroke in Humans” publicado en el año 2000 en la revista “Stroke” y disponible a texto completo en el siguiente enlace:
https://www.ahajournals.org/doi/pdf/10.1161/01.STR.31.6.1210
Varios estudios con CI Therapy han tratado de objetivar los cambios que se producen no solo a nivel conductual (aumento de los movimientos, de la participación en actividades diarias) sino en las estructuras cerebrales y en las conexiones neurales. En este sentido es interesante destacar el artículo titulado “Neuroplasticity and Constraint-Induced Movement Therapy” publicado en 2006 en la revista “Europa Medicophysica” y disponible a texto completo en el siguiente enlace: https://www.minervamedica.it/en/journals/europa-medicophysica/article.php?cod=R33Y2006N03A0269
Existen muchos artículos sobre los cambios en el sistema nervioso central que se producen tras una intervención con CI Therapy, y cada año siguen saliendo nuevos estudios, por lo tanto, no nos detendremos más en este tema, que puede además ser estudiado en profundidad por el lector, haciendo una sencilla búsqueda en las bases de datos. Si que queremos concluir con un último ejemplo que nos parece inspirador. Se trata del ensayo clínico aleatorizado sobre el uso de CI Therapy en personas con esclerosis múltiple. Existen 2 partes de este ensayo, una que hace énfasis en objetivar los cambios que se producen a nivel funcional, en actividades reales de la vida diaria, y otro que hace énfasis en objetivar los cambios que se producen en la integridad de la sustancia blanca.
El primero de ellos, titulado “Phase II randomized controlled trial of CI therapy in MS. Part I:
Effects on real-world function” y publicado en 2018 en la revista “Neurorehabil Neural Repair” se puede consultar a texto completo en el siguiente enlace: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5978742/pdf/nihms939864.pdf
El segundo, titulado “Phase II Randomized controlled trial of CI therapy in MS. Part 2:
Effect on white matter integrity” y publicado también en 2018 en la misma revista “Neurorehabil Neural Repair” está disponible a texto completo en el siguiente enlace: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5912693/pdf/nihms929451.pdf
- ASPECTOS CARACTERÍSTICOS DE LA CI THERAPY.
- Foco de la intervención puesto en la función.
- Foco de la intervención en la transferencia de aprendizajes al entorno real del paciente.
- Importancia de la práctica masiva y concentrada.
- Moldeamiento y Entrenamiento en Tareas como técnicas de tratamiento.
- Uso de estrategias para mejorar la adherencia al tratamiento.
- Foco de la intervención puesto en la función:
- Más atención a la actividad y limitaciones en las actividades (según lenguaje de la CIF, Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud: https://apps.who.int/iris/bitstream/handle/10665/43360/9241545445_spa.pdf?sequence=1 )
- Menos atención a los déficits (“Funciones y estructuras corporales”, también en terminología de la CIF).
- No obstante, la calidad del movimiento se tiene en cuenta (no se ignora). Esta calidad del movimiento se trabaja a través de estrategias “hands off”, en donde las modificaciones de la tarea y del entorno influyen en la ejecución por parte del paciente, en contraposición a otras formas de trabajo que utilizan estrategias “hands on” en donde la facilitación física por parte del terapeuta es la que pretende provocar los cambios en la calidad de la ejecución del paciente. Decimos “pretende” porque, en la actualidad, estas técnicas no han demostrado sus afirmaciones teóricas en ensayos clínicos, es decir, carecen de evidencia científica de peso.
- Foco de la intervención en la transferencia de aprendizajes al entorno real del paciente.
- Se pone el énfasis en la función, en el entorno de casa/comunitario del paciente.
- Las actividades fuera de la clínica son igual de importantes (si no más) que las que se hacen en ella.
- Se le pide al paciente que lleve un registro de las actividades de tratamiento.
- Se enfatiza en la resolución de problemas motores durante la intervención.
- Importancia de la práctica masiva y concentrada.
- Se fomenta el uso repetido de la extremidad más afectada (o de la función).
- Durante muchas horas al día.
- Durante varios días consecutivos.
- En el protocolo original se trabajaba durante 6 horas al día en clínica + tareas para casa. En la actualidad ese protocolo se ha cambiado por otro de 4 horas en la clínica + tareas para casa, que pueden llevar de 1 a 2 horas.
- En el protocolo modificado se reduce el número de horas de práctica en clínica y en casa, 3 horas en clínica y 1 en casa.
- Este protocolo se lleva a cabo durante dos semanas consecutivas, de lunes a viernes, siendo el fin de semana de descanso.
- Moldeamiento y Entrenamiento en Tareas como técnicas de tratamiento.
- Tratamiento orientado a tareas; Terapia basada en la actividad.
- Énfasis en el uso de la extremidad más afectada (o de la función más afectada).
- El tratamiento se realiza de una forma sistemática (existe un protocolo que guía la intervención. Protocolo no significa que se haga lo mismo con todos los pacientes, cada tratamiento se adapta a los déficits y capacidades del paciente).
- Existen interacciones específicas entre el participante y las intervenciones. En el caso del entrenamiento del miembro superior, existen distintas categorías de pacientes, en función de sus capacidades para mover la muñeca y los dedos, que marcan un camino por el que desarrollar la intervención.
- Uso de estrategias para mejorar la adherencia al tratamiento.
Los distintos componentes del “paquete de transferencia” se usan de forma repetida y consistente para mejorar la autoeficacia y la responsabilidad del paciente con el tratamiento.
- Por ejemplo, el hecho de utilizar a diario el MAL (Motor Activity Log: https://www.uab.edu/citherapy/images/pdf_files/CIT_Training_MAL_manual.pdf ) suele suponer un incremento en las actividades que el paciente realiza fuera de la clínica, al ser como un pequeño “examen” que le pasamos todos los días al paciente.
- El hecho de firmar un contrato terapéutico, con un compromiso en la realización de determinadas actividades, supone un aumento de la responsabilidad del paciente hacia la terapia.
iii. Un último ejemplo, el uso de la hoja de registro de tareas para casa, que se actualiza y se revisa cada día entre paciente y terapeuta, supone un aumento de la autoeficacia en la realización de actividades acordadas. El paciente debe cada día registrar si ha hecho o no las actividades que se han acordado, cuánto tiempo y observaciones sobre la ejecución

- INVESTIGACIONES QUE APOYAN EL USO DE CI THERAPY
El número de estudios y ensayos clínicos basados en CI Therapy se ha incrementado en los últimos 20 años. Basta con hacer una simple búsqueda en Pubmed para ver el aumento desde 1997 hasta la actualidad (utilizando los términos de búsqueda “constraint induced movement Therapy” o “constraint induced movement Therapy stroke” por ejemplo).
Cuando analizamos la evidencia basada en estudios científicos que tiene la CI Therapy, vemos que, sin lugar a duda, es una de las intervenciones que mejores evidencias tiene. Aparece como técnica recomendada en las mejores y más importantes guías de práctica clínica, metaanálisis y revisiones sistemáticas.
Por citar solo algunos de los artículos más importantes al respecto, recomendamos al lector los siguientes:
- “Constraint-Induced Movement Therapy after Stroke”, publicado en 2016 en “Lancet Neurol.” Y disponible a texto completo en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4361809/pdf/nihms655812.pdf
- “Constraint-induced movement therapy in treatment of acute and sub-acute stroke: a meta-analysis of 16 randomized controlled trials.”, publicado en 2017 en la revista “Neural regeneration research” y disponible a texto completo en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5649464/
- “Effect of constraint-induced movement therapy on upper extremity function 3 to 9 months after stroke: the EXCITE randomized clinical trial.”, publicado en 2006 en la revista “Jama” y disponible a texto complete en: https://jamanetwork.com/journals/jama/fullarticle/203876
Este último artículo recomendado, el que hace referencia al ensayo titulado EXCITE (Extremity Constraint Induced Therapy Evaluation), ha sido uno de los estudios más importantes dentro de la CI Therapy. Fue un estudio multicentro (7 diferentes hospitales), con un diseño aleatorizado y controlado, en donde participaron pacientes en fase subaguda (3-6 meses) y crónica (6 a 12 meses), a lo largo de 5 años en los que se consiguió una muestra de 222 participantes y donde se llevó a cabo un seguimiento a los 2 años para ver cómo se mantenían los resultados. Supone por lo tanto un importante estudio que merece la pena leerse con atención.
De todos los estudios realizados con CI Therapy, la mayoría hacen referencia al miembro superior y en pacientes con ictus, pero también podemos encontrar muchos en otras patologías, especialmente parálisis cerebral infantil, esclerosis múltiple (sobre todo en los últimos años), traumatismo craneoencefálico, y también, especialmente en los últimos años, estudios sobre la aplicación en afasias (CIAT, Constraint induced aphasia Therapy) y en el entrenamiento de las extremidades inferiores y de la marcha.
Por citar solo alguno de los artículos de referencia en estos otros campos de aplicación de la CI Therapy:
- “Constraint-induced aphasia therapy in post-stroke aphasia rehabilitation: A systematic review and meta-analysis of randomized controlled trials.”, publicado en 2017 en la revista “PLoS One” y disponible a texto completo en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5573268/pdf/pone.0183349.pdf
- “Effectiveness of constraint-induced movement therapy on upper-extremity function in children with cerebral palsy: a systematic review and meta-analysis of randomized controlled trials.”, publicado en 2014 en la revista “Clinical Rehabilitation” y disponible en el siguiente link: https://journals.sagepub.com/doi/abs/10.1177/0269215514544982?rfr_dat=cr_pub%3Dpubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org&journalCode=crea
- “Effects of constraint-induced movement therapy for lower limbs on measurements of functional mobility and postural balance in subjects with stroke: a randomized controlled trial.”, publicado en 2017 en la revista “Top Stroke Rehabilitation” y disponible en el siguiente link: https://www.tandfonline.com/doi/abs/10.1080/10749357.2017.1366011?journalCode=ytsr20
Por último, recomendamos el siguiente video titulado “The Research Behind CI Therapy”: https://www.youtube.com/watch?v=7VqfGTLIp88&list=PLz_WMXyN3CKjNS9RWETBU9yQsRhr3x-Jd&index=2&t=0s
Este video está elaborado por Lynne Gauthier, una de las más importantes investigadoras en CI Therapy: https://www.linkedin.com/in/lynne-gauthier-b5023724/
En el mismo canal de YouTube podemos encontrar otros videos muy interesantes sobre diferentes aspectos de la CI Therapy:
– “CI Therapy Transfer Package”: https://www.youtube.com/watch?v=Dlwk5uV3gKY&list=PLz_WMXyN3CKjNS9RWETBU9yQsRhr3x-Jd&index=2
Explica el uso e importancia del “paquete de transferencia”, lo que en palabras del propio Edward Taub, es la parte más importante del tratamiento de CI Therapy. Para aumentar la información sobre el paquete de transferencia se puede también consultar el siguiente importante artículo: “Method for enhancing real-world use of a more affected arm in chronic stroke: transfer package of constraint-induced movement therapy.”, publicado en 2013 en la revista “Stroke” y disponible a texto completo en el siguiente enlace: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3703737/pdf/nihms462417.pdf
– “CI therapy Frequently Asked Questions”: https://www.youtube.com/watch?v=Gsk5CRhadVg&list=PLz_WMXyN3CKjNS9RWETBU9yQsRhr3x-Jd&index=3
Respondiendo a típicas cuestiones sobre qué tipo de pacientes pueden participar o cuándo es el momento apropiado para realizar esta terapia, entre otras cuestiones.
– Caregiver Tips: https://www.youtube.com/watch?v=t4JOP9hv1_o&list=PLz_WMXyN3CKjNS9RWETBU9yQsRhr3x-Jd&index=5
Consejos para los cuidadores, respondiendo a preguntas clásicas que los familiares y cuidadores del paciente se suelen hacer cuando éste está llevando a cabo un programa de CI Therapy.
– “CI therapy through gaming”: https://www.youtube.com/watch?v=GulkDOQ_z48&list=PLz_WMXyN3CKjNS9RWETBU9yQsRhr3x-Jd&index=4
En donde se explica el uso de un videojuego (https://gamesthatmoveyou.com/about) que pretende, a través de una plataforma de tele rehabilitación, conseguir llegar a aquellos pacientes que no se pueden beneficiar de un programa de CI Therapy en la clínica.
- CI THERAPY EN LA UNIVERSIDAD DE ALABAMA
Recomendamos al lector que visite la web de la unidad de CI Therapy, perteneciente al departamento de psicología de la Universidad de Alabama: https://www.uab.edu/citherapy/
En ella se puede encontrar información sobre:
– La unidad de tratamiento de adultos: https://www.uabmedicine.org/patient-care/treatments/ci-therapy
– La unidad de tratamiento de niños: https://www.childrensal.org/default.cfm?id=1
– La unidad de tratamiento de la afasia: https://www.uabmedicine.org/patient-care/treatments/ci-therapy
– Los cursos de formación que se realizan en Birmingham, Alabama: https://www.uab.edu/citherapy/reaseach-training
– Manuales sobre las herramientas de evaluación que utilizan y han desarrollado, y otras publicaciones: https://www.uab.edu/citherapy/training-manuals-a-publications
La Asociación de Terapias Intensivas en Neurorrehabilitación (TIN), entidad de ámbito nacional, organiza formaciones oficiales en CI Therapy, con uno de sus principales desarrolladores, el Dr. David Morris: https://www.terapiasintensivas.com/constraint/
- FUTURO DE LA CI THERAPY.
- Uso de nuevas tecnologías para la evaluación y tratamiento de los pacientes implicados en un protocolo de tratamiento de CI Therapy. Uso de la tele rehabilitación como complemento de la terapia, para aumentar la práctica del paciente.
- Uso de sensores para registrar el uso del miembro superior más afecto e incrementar el mismo a través de recordatorios en forma de mensajes en el móvil o pequeñas vibraciones en la muñeca (como alternativa a la restricción en el brazo menos afecto).
- Medidas de los cambios a nivel cerebral a través del estudio de las redes cerebrales funcionales (conectoma).
- Desarrollo de “entornos enriquecidos” en los protocolos de CI Therapy para aumentar el uso de la función afectada (sea el brazo, la pierna o el lenguaje).
5. Desarrollo de programas de entrenamiento para pacientes con afectaciones severas (ya se ha empezado a realizar estudios al respecto, la llamada “Expanded CI Therapy” (https://content.iospress.com/articles/restorative-neurology-and-neuroscience/rnn170792 )

Si necesita más información no dude en consultarnos:
CEN, Centro Europeo de Neurociencias S.A
Avenida de la Osa Mayor 2, 28023 Madrid.
Correo electrónico: info@eneurocenter.com
Página web: www.eneurocenter.com
Teléfono: 91 7370557
Teléfono móvil y WhatsApp: 686528717











